Autor: A. González Vicente
El carcinoma ovárico de células pequeñas es un tumor raro y agresivo con mayor incidencia en mujeres jóvenes. Los síndromes paraneoplásicos neurológicos aparecen en menos del 1% de los pacientes con cáncer y en la mayoría de los casos se presentan meses, o incluso años, antes del diagnóstico del cáncer. El tratamiento de estos síndromes pasa por un tratamiento oncológico de la neoplasia subyacente.
Presentamos el caso de una mujer con síndrome paraneoplásico neurológico asociado a carcinoma ovárico de células pequeñas, su evolución y tratamiento.
Síndrome paraneoplásico neurológico en carcinoma ovárico de células pequeñas
Autores: A. González Vicente, E. González-Flores, V. Castellón, B. González, J. Soberino, CS. González Rivas, J. Valdivia, R. Luque, V. Conde, JR. Delgado
Centro: Unidad de Oncología Médica. Hospital Virgen de las Nieves. Avda. Fuerzas Armadas s/n, 18014 – Granada
Resumen
El carcinoma ovárico de células pequeñas es un tumor raro y agresivo con mayor incidencia en mujeres jóvenes. Los síndromes paraneoplásicos neurológicos aparecen en menos del 1% de los pacientes con cáncer y en la mayoría de los casos se presentan meses, o incluso años, antes del diagnóstico del cáncer. El tratamiento de estos síndromes pasa por un tratamiento oncológico de la neoplasia subyacente.
Presentamos el caso de una mujer con síndrome paraneoplásico neurológico asociado a carcinoma ovárico de células pequeñas, su evolución y tratamiento.
Palabras clave: Carcinoma de células pequeñas de ovario. Síndrome paraneoplásico neurológico.
Abstract: Ovarian microcytic carcinoma is a rare and aggressive tumour that has a bigger incidence in young women.
Paraneoplastic neurological syndromes appear in less than 1% of patients with cancer and in most cases precede in months, or even years, the diagnosis of cancer. The treatment of these syndromes requires a treatment of the underlying neoplasia. We present the case of a woman with paraneoplastic neurological syndrome associated to ovarian small cell carcinoma, her evolution and treatment.
Key words: Ovarian microcytic carcinoma. Ovarian small cell carcinoma. Paraneoplastic neurological syndrome.
INTRODUCCIÓN
El carcinoma microcítico de ovario es un tumor maligno infrecuente. Pertenece al heterogéneo grupo de tumores neuroendocrinos (1). Se presenta en mujeres jóvenes mostrando un comportamiento muy agresivo, con una rápida diseminación que le confiere muy mal pronóstico. Pueden distinguirse dos tipos: el tipo hipercalcemiante y el tipo pulmonar (2). En, aproximadamente, dos tercios de los casos existe hipercalcemia, cuyo mecanismo de producción no está claro, aunque se ha detectado proteína relacionada con la parathormona en algunos de ellos (5).
DESCRIPCIÓN DEL CASO Presentamos el caso de una paciente de 41 años de edad que consulta en Servicio de Urgencias en septiembre de 2008 por clínica de síndrome miccional con vómitos, astenia e inestabilidad de la marcha que no mejoran con tratamiento domiciliario. Se objetiva hipercalcemia e inicia sueroterapia y estudio en Urgencias. Por pruebas de imagen se evidencia masa uterina, por lo que ingresa en Servicio de Ginecología para completar estudio.
Entre las pruebas realizadas destacan:
Ecografía vaginal: aprecia masa de aspecto miomatoso de 12 x 9 cm que presenta un fino pedículo en fondo, anejos no visibles, escaso líquido en Douglas.
Tomografía computarizada (TC) abdómino-pélvica: gran masa de 16.5cm de diámetro, centropélvica que parece depender del fundus uterino, ascitis en cantidad moderada, derrame pleural derecho (figura 1).
TC craneal sin contraste: normal.
Radiografía de tórax: normal.
Marcadores tumorales: Ca 125: 145.7 (que se duplica en una semana: 281), resto normal.
Resonancia magnética (RM): gran tumoración uterina pediculada dependiente del fundus, muy vascularizada y degenerada, que plantea el diagnóstico diferencial entre leiomioma gigante muy degenerado sin poder descartar sarcoma uterino.
Gammagrafía ósea: sin evidencia de afectación ósea metastásica, intensa hipercaptación en parénquimas renales, con sensación de aumento de tamaño, en relación con hipercalcemia.
Gammagrafía de paratiroides: normal.
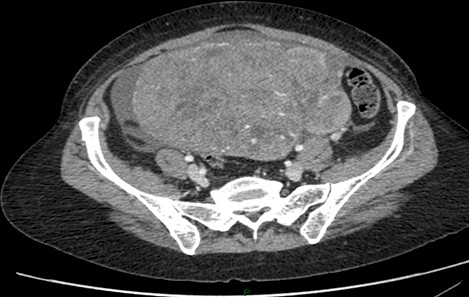
Figura 1: masa pélvica.
Con la orientación diagnóstica de neoplasia anexial es intervenida mediante laparotomía exploradora con histerectomía total, doble anexectomía, linfadenectomía pélvica y citología del líquido ascítico. El resultado histopatológico fue de carcinoma de células pequeñas (neuroendocrino) tipo hipercalcemiante, de ovario izquierdo, de aproximadamente 20 x 30cm (remitido fragmentado) de alto grado de malignidad que infiltra el miometrio superficial en la base de impactación del anejo apreciándose imágenes de invasión vascular en ese punto. Fenotipo: citoqueratina +, neurofilamentos +, desmina -, inhibina -. Citología de líquido ascítico: sospechosa de malignidad, intenso componente inflamatorio agudo, abundantes hematíes.
Con dicho diagnóstico se presenta el caso en comité multidisciplinar donde se decide estudio postoperatorio con: Ecografía de abdomen: que aprecia lesión hipoecogénica con dudoso halo hipoecogénico de 1.5 cm en segmento VI-VII hepático. TC toracoabdominal: adenopatías significativas paraaórticas retroduodenales, la mayor de 20 x 24 mm sugerentes metástasis ganglionares. Hígado sin evidencia de lesiones. RM cerebral sin evidencia de lesiones metastásicas.
Se clasifica como un estadio IV por metástasis ganglionares, e inicia quimioterapia con esquema de cisplatino 100 mg/m2 y etopósido 120 mg/m2 días 1-3 cada 21 días.
Tras 4 ciclos de quimioterapia con buena tolerancia, se reevalúa mediante TAC que muestra respuesta parcial de las adenopatías y presencia de un foco de carcinomatosis peritoneal en pared anterior pélvica derecha que podría estar presente en TAC postoperatorio. Se cataloga como respuesta parcial y se decide realizar 2 ciclos más en los que presentó emesis retardada y neurotoxicidad grado 1. La reevaluación muestra estabilización de la enfermedad.
Sin embargo, pocos días después de finalizar el tratamiento la paciente acude a Urgencias por parestesias y dolor progresivamente más intenso en extremidades superiores e inferiores, de pocas semanas de evolución y predominio distal, que había llegado a dificultarle la deambulación. Con la sospecha de neuropatía sensitiva subaguda se remite a Neurología para valoración donde ingresa para estudio diagnóstico:
Punción lumbar con líquido cefalorraquídeo (LCR) claro y normotenso.
Citoquímica: 2 células, glucosa 68, proteínas 100 mg/dl. Anticuerpos onconeuronales: positividad para los anticuerpos anti-HU, tanto en inmunohistoquímica como ELISA.
Electroneurofisiología: normalidad de los potenciales evocados motores de todos los nervios explorados tanto en amplitud como en conducción distal y proximal, mientras que las respuestas sensitivas no evocan o son de tan pequeña amplitud que prácticamente no se identifican con claridad pero apreciándose aumento en proporción de las latencias. Por tanto, se trata de una polineuropatía sensitiva pura de carácter axonal muy concordante con afectación del soma neuronal en el ganglio dorsal.
TC tóraco-abdómino-pélvico: muestra imágenes que sugieren la existencia de adenopatías a nivel pulmonar hiliar derecho y a nivel retroperitoneal izquierdo, justo por debajo de la vena renal izquierda. En la cavidad pélvica se aprecian dos lesiones nodulares por detrás del músculo recto anterior derecho del abdomen y en íntimo contacto con él que podrían corresponderse con depósitos metastásicos peritoneales todo ello compatible con progresión de la enfermedad.
Es diagnosticada de neuronopatía sensitiva subaguda dolorosa paraneoplásica con anticuerpos anti-Hu positivos y se inicia tratamiento con gammaglobulina endovenosa sin mejoría clínica, por lo que se traslada a nuestra Unidad para iniciar tratamiento sistémico.
En Sesión Clínica se cataloga como progresión tumoral, clínica y radiológica y se decide iniciar quimioterapia de segunda línea con Topotecan semanal. Tras el primer ciclo presenta respuesta clínica discreta por lo que continúa el tratamiento con reducción del 25% por toxicidad hematológica Tras tres ciclos aparecen signos de empeoramiento neurológico, distensión abdominal, rectorragias y hematuria, solicitando TAC toracoabdominal en el que se aprecia hallazgos compatibles con progresión tumoral con carcinomatosis, masa en pared anterior, infiltración de asas de intestino delgado en fosa ilíaca derecha, metástasis hepática y adenopatías retroperitoneales, iliacas y peritoneales (figura 2, 3, 4).
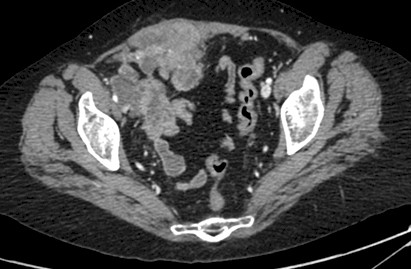
Figura 2: implantes nodulares de carcinomatosis peritoneal.
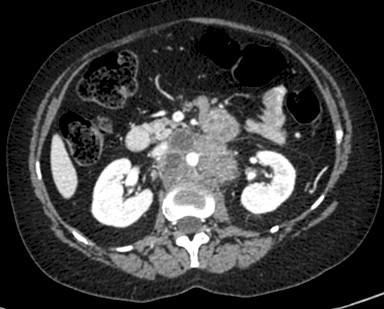
Figura 3: adenopatías retroperitoneales.
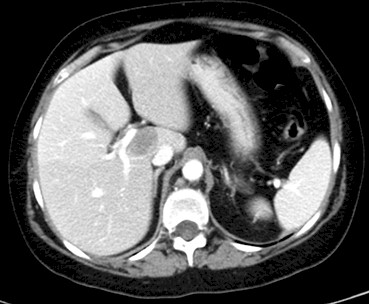
Figura 4: metástasis hepática.
En días posteriores la paciente ingresa por empeoramiento progresivo con suboclusión intestinal y anasarca siendo éxitus por fracaso multiorgánico.
DISCUSIÓN El compromiso del sistema nervioso periférico es común en pacientes con cáncer, entre 1.7 y 16% de los casos. Los mecanismos por los cuales se produce este compromiso abarcan desde compresión o infiltración por el tumor, efectos adversos del tratamiento, factores metabólicos y nutricionales, infecciones, y en último lugar se encuentran los síndromes paraneoplásicos.
Los síndromes paraneoplásicos neurológicos aparecen en menos del 1% de los pacientes con cáncer y en la mayoría de los casos se presentan meses, o incluso años, antes del diagnóstico del cáncer. En algunos de estos pacientes se detectan anticuerpos dirigidos contra antígenos que expresa el tumor, que se conocen como anticuerpos onconeuronales. Recientemente, han sido propuestos criterios diagnósticos para este tipo de síndromes, en los que no se incluyen las neuropatías asociadas a gammapatías monoclonales.
Una versión de estos criterios adaptada a los trastornos del sistema nervioso periférico (SNP), clasifica como síndrome paraneoplásico definitivo un síndrome del sistema nervioso periférico (SNP) paraneoplásico clásico con desarrollo de neoplasia en los 5 años siguientes al diagnóstico, un trastorno del sistema nervioso periférico (SNP) no clásico que mejora con el tratamiento específico oncológico (con o sin inmunoterapia asociada), un trastorno del sistema nervioso periférico (SNP) no clásico con anticuerpos onconeuronales y desarrollo de cáncer en los 5 años siguientes o un trastorno del sistema nervioso periférico (SNP) con anticuerpos onconeuronales bien caracterizados (anti-Hu, anti-Yo, anti-CV2, anti-Ri, anti-Ma2, o anti-anfifisina) (6).
En el caso que nos ocupa, la paciente presentó un síndrome paraneoplásico del sistema nervioso periférico con anticuerpos onconeuronales (anti-Hu) positivos. Los anticuerpos antineuronales nucleares tipo 1 (ANNA-1 o anti-Hu) son los más frecuentemente detectados en neuropatías periféricas paraneoplásicas (8). Son anticuerpos dirigidos contra una familia de proteínas de unión al RNA (HuD, HuC y Hel-N1) que se expresan fundamentalmente en el sistema nervioso y son críticas en el desarrollo y mantenimiento del fenotipo neuronal humano.
Las múltiples manifestaciones neurológicas que positivizan estos anticuerpos constituyen el síndrome anti-Hu, en el cual, la afectación más frecuente (y única en más de la mitad de los casos) es la neuropatía sensitiva subaguda. Dicha neuropatía se produce por la destrucción de neuronas sensoriales de los ganglios de las raíces posteriores por parte de los linfocitos T citotóxicos (9). La pérdida de sensibilidad suele ser multifocal y asimétrica con afectación, casi invariablemente, de las extremidades superiores. Se produce de forma subaguda y rápidamente progresiva y cursa con parestesias y dolor. La pérdida de la sensibilidad propioceptiva conduce a ataxia sensorial grave.
En cuanto a las pruebas diagnósticas, el líquido cefalorraquídeo (LCR) puede contener concentraciones elevadas de proteínas, bandas oligoclonales o pleocitosis. La electrofisiología muestra alteración difusa y grave de los potenciales de acción de los nervios sensoriales con velocidades de conducción motoras normales (10).
Son varias las neoplasias asociadas a este tipo de neuropatía con anticuerpos anti-Hu positivos, sin embargo la asociación más frecuente se establece con el cáncer pulmonar de células pequeñas, representando el 70-80% de los casos en una revisión de la literatura (6). Este tumor es, a su vez, el que con mayor frecuencia produce un mayor número de síndromes paraneoplásicos neurológicos, cuyas manifestaciones varían según el tipo de anticuerpos antineuronales que se positivicen (10).
En un estudio que comparaba expresión clínica y supervivencia en síndromes paraneoplásicos neurológicos asociados a dos anticuerpos onconeuronales distintos, anti-Hu (324 pacientes) o bien anti-CV2 (37 pacientes), se comprobó que las manifestaciones clínicas eran diferentes en uno y otro grupo. Asimismo, se observó una mayor supervivencia para el grupo asociado a anti-CV2, independientemente del tipo de neoplasia subyacente (10). Las mismas diferencias se observaron al analizar los 865 pacientes de la base de datos del PNS Euronetwork. Se desconocen las causas de este hallazgo y son necesarios más estudios para corroborarlo. Si bien, no parece que la causa esté relacionada con la mayor gravedad de los síntomas neurológicos en pacientes con anti-Hu positivos, puesto que la muerte por causa neurológica no fue significativamente superior en este grupo.
Nuestra paciente presentó desde el diagnóstico síntomas neurológicos diversos no estrictamente derivados de la tumoración como lesión ocupante de espacio, sino relacionados con mecanismos inmunológicos. Desde la inestabilidad de la marcha, secundaria a hipercalcemia, que posibilitó el diagnóstico de su neoplasia, pasando por neurotoxicidad periférica al tratamiento quimioterápico hasta la neuronopatía sensitiva subaguda paraneoplásica con anticuerpos anti-Hu finalmente diagnosticada. Y en los últimos tiempos, distensión abdominal con suboclusión intestinal que puede ser debida a disautonomía dentro del síndrome anti-Hu.
Ante la positividad de anticuerpos onconeuronales, recibió gammaglobulina endovenosa en un intento de mejorar la sintomatología que no había evolucionado favorablemente con tratamiento sintomático. Sin embargo, la inmunoterapia con corticosteroides, plasmaféresis o inmunoglobulina intravenosa, resulta poco o nada efectiva y el tratamiento de estos síndromes pasa por un tratamiento oncológico de la neoplasia subyacente. (11)
BIBLIOGRAFÍA
1. Tartaglia E, Di Serio C, Rotondi M, Di Serio M, Scaffa C, Tolino A. Endometrial metastasis of a primitive neuroendocrine ovarian carcinoma: management and treatment of a case. Eur J Gynaecol Oncol. 2008; 29 (1): 101-4.
2. Mebis J, De Raeve H, Baekelandt M, Tjalma WA, Vermorken JB. Primary ovarian small cell carcinoma of the pulmonary type: a case report and review of the literature. Eur J Gynaecol Oncol. 2004; 25 (2):239-41.
3. Saitoh-Sekiguchi M, Nakahara K, Kojimahara T, Ohta T, Kawagoe J, Ohnuki T, et al. Complete remission of ovarian small cell carcinoma treated with irinotecan and cisplatin: a case report. Anticancer Res. 2007 Jul-Aug; 27(4C):2685-7.
4. Farukhi IM, Erdman WA. Metastatic calcinosis in small cell ovarian carcinoma, hypercalcemic type. Clin Nucl Med. 2005 Jun; 30 (6):429-30.
5. Chen L, Dinh TA, Haque A. Small cell carcinoma of the ovary with hypercalcemia and ectopic parathyroid hormone production. Arch Pathol Lab Med. 2005 Apr; 129 (4):531-3.
6. Antoine JC, Camdessanché JP. Peripheral nervous system involvement in patients with cancer. Lancet Neurol 2007; 6: 75-86.
7. Candler PM, Hart PE, Barnett M, Weil R, Rees JH. A follow up study of patients with paraneoplastic neurological disease in the United Kingdom.
8. Tschernatsch M, Stolz E, Strittmatter M, Kaps M, Blaes F. Antinuclear antibodies define a subgroup of paraneoplastic neuropathies: clinical and immunological data. J Neurol Neurosurg Psychiatry 2005;76:1702–1706.
9. Rousseau A, Benyahia B, Dalmau J, Connan F, Guillet JG, Delattre JY, Choppin J. T cell response to Hu-D peptides in patients with anti-Hu syndrome. J Neurooncol. 2005 February; 71 (3): 231–236.
10. Honnorat J, Cartalat-Carel S, Ricard D, Camdessanche JP, Carpentier AF, Rogemond V, et al. Onco-neural antibodies and tumour type determine survival and neurological symptoms in paraneoplastic neurological syndromes with Hu or CV2/CRMP5 antibodies. J Neurol Neurosurg Psychiatry, 2009; 80 (4): 412-416.
11. Vedeler CA, Antoine JC, Giometto B, Graus F, Grisold W, Hart IK, et al. Paraneoplastic Neurological Syndrome Euronetwork. Management of paraneoplastic neurological syndromes: report of an EFNS Task Force. Eur J Neurol 2006 Jul; 13 (7): 682-690.
Vía. http://www.portalesmedicos.com/publicaciones/articles/3260/1/Caso-clinico-Sindrome-paraneoplasico-neurologico-en-carcinoma-ovarico-de-celulas-pequenas.html
Otros Blogs de la red:










No hay comentarios:
Publicar un comentario